
Der Geburtenrückgang und die Weiterentwicklung des Gesundheitswesens bringen eine Veränderung der Bevölkerungsstruktur mit sich. Der demographische Wandel führt zu einem höheren Anteil an Hochbetagten in der Bevölkerung. Krankheiten wie Demenz und altersbedingte Depressionen nehmen zu, die in enger Beziehung zur Hochaltrigkeit stehen.
Die Veränderung der Krankheitsbilder, die mit steigendem Aufwand behandelt werden, erhöhen die Verweildauer in den Krankenhäusern und in den stationären Pflegeeinrichtungen. Diese Tendenz steht im Widerspruch zum Wirtschaftlichkeitsgebot und der gesetzlich festgeschrieben Kostenbudgetierung im Gesundheitswesen. Verteilungskämpfe sind die Folge, die sich meist zu Ungunsten der Pflegeberufe gestalten: Im Krankenhaus sind die Krankenpflegekräfte als das schwächste Glied im Personalbereich anzusehen.
Da die Personalkosten im Krankenhaus besonders hoch sind, werden weitere Personaleinsparungen der bürokratisch orientierten Krankenhausverwaltungen insbesondere den pflegerischen Bereich betreffen. Dies verstärkt nicht nur den Personalmangel. Auch der Kostendruck wird die ganze Krankenhausorganisation zu Ungunsten des krankenpflegerischen Bereiches verändern und zusätzlichen Druck auf die Krankenpfleger ausüben.
Da in Krankenhäusern bis zu 61% und in Pflegeeinrichtungen bis zu 80% der Gesamtkosten durch das Personal verursacht werden, bleiben nach der Optimierung von Arbeitsprozessen, der Senkung von Fixkosten und dem Einsatz automatisierter Behandlungsverfahren nur noch zwei wirtschaftliche Stellschrauben übrig: Stellenabbau bei gleichzeitiger Absenkung der Vergütung; die Anforderungen an das Personal verdichten sich, so dass weniger Pflegekräfte bei schlechterer Bezahlung einer größer werdenden Anzahl von immer älter werdenden Patienten gegenüberstehen.
Diese Entwicklung bleibt nicht ohne Folgen für die Attraktivität und die Arbeitszufriedenheit von Pflegeberufen. Die Bezahlung stellt dabei einen wesentlichen Einflußfaktor dar. Sie ist der Anreiz für die Wahl bzw. für den Ausstieg aus einem Beruf: Das Sozialprestige eines Berufes wird wesentlich mitbestimmt von der Höhe der Vergütung. Hinzu kommt ein Wertewandel in Bezug auf die Berufswahl. Die jüngere Generation verfügt über ein verändertes Bildungsverhalten. Sie strebt eine höhere Allgemeinbildung an und wählt Berufe, die diesen Ansprüchen gerecht werden. Die Berufstätigkeit erhält eine Sinn stiftende Funktion; die Bedeutung von Freizeit, persönlicher Selbstverwirklichung und materieller Unabhängigkeit wächst; der Begriff der Work-Life-Balance steht stellvertretend für diesen Wertewandel.
Sie suchen Pflegefachkräfte?
Wenn man diesen Wertewandel in Beziehungen zu den Entwicklungen im Pflegebereich setzt, müssen die Berufe der/des Gesundheits- und KrankenpflegerIn und der/des AltenpflegerIn zwangsläufig an Attraktivität verlieren. Bereits im Jahr 1990 werden 2000 Pflegekräfte im Rahmen einer vom Bundesministerium für Arbeit und Sozialordnung in Auftrag gegebenen Studie zu Ihren Arbeitsbelastungen befragt. Die Rangliste der Belastungsmerkmale:
- Unzureichende Personalbesetzung
- Ungünstige Dienstzeiten
- Ausführung pflegefremder Tätigkeiten
- Zu starke Hierarchien
- Organisatorische Probleme im Pflegebereich
- Stellenwert der Krankenpflege in der Gesellschaft
- Mangelnde Aufstiegsmöglichkeiten
- Zu wenige Fortbildungen
Diese negative Selbsteinschätzung trifft auf eine gesellschaftliche Stimmung, die die Entwicklungen im Gesundheitswesen kritisch hinterfragt: Der erhöhte Einsatz von Technik in den Krankenhäusern und die damit einhergehenden Behandlungserfolge – welche fast ausschließlich der Medizin zugeschrieben werden – können nicht darüber hinwegtäuschen, dass derartige Entwicklungen von Teilen der Gesellschaft mit einer zunehmenden Skepsis betrachtet werden.
Besonders, was die Behandlung von Schwerstkranken und die Grenzen der Schulmedizin anbelangt. Das gesellschaftliche Bewußtsein von Gesundheit und Medizin wandelt sich und damit die Beziehung zwischen Anbietern und Nachfragern von Gesundheitsdienstleistungen: „Die emanzipatorischen Bedürfnisse des Patienten kollidieren mit der Intensität der pflegerischen Arbeit im Krankenhaus. Der gesellschaftliche Wertewandel und die Individualisierung der Lebenslagen verändert die Anspruchshaltung an die öffentlichen Leistungen des Gesundheitssystems. Der Patient erwartet ein umfassendes Eingehen auf seine physischen und psychischen Bedürfnisse. Diese ganzheitliche Versorgung erscheint für einen Großteil der Patienten als eine selbstverständliche pflegerische Gegenleistung, für die er im Rahmen eines wertorientierten Sozialversicherungssystems bezahlt hat.
Die Vorstellungen von Behandlung und Pflege als einer wertorientierten Dienstleistungen widerspricht der Kostenbudgetierung in der Gesundheitsversorgung. Die Erwartungshaltung, dass BeitragszahlerInnen in den Behandlungs- und Pflegezentren eine hotelähnliche Versorgung erhalten, muss zwangsläufig zu Enttäuschungen führen, für die häufig die Pflegekräfte verantwortlich gemacht werden.

Fachkräftemangel an Pflegekräften in Deutschland
Durch die weit in die Gesellschaft hineinreichenden Entwicklungen und Arbeitsbedingungen in der Pflege interessieren sich nicht ausreichend junge Menschen für die Berufsgruppen des Altenpflegers und des Gesundheits- und Krankenpflegers. Die Pflegeberufe erscheinen den potenziellen Berufseinsteigern nicht attraktiv genug. Neben der unzureichenden Anzahl an Berufseinsteigern leiden die Berufsgruppen der Pflege an einem zusätzlichen Problem:
Bedarf an Altenpfleger/innen
Die 1997 veröffentlichte Studie von Becker und Meifort kommt zu dem Ergebnis, dass nach fünf Jahren nur noch 20% der ausgebildeten Altenpfleger und Altenpflegerinnen in ihrem Beruf tätig sind. Weitere 20% sind in einen anderen Beruf gewechselt, 10% haben ein Studium aufgenommen und 50% haben die Berufstätigkeit entweder aufgegeben oder sind erwerbslos geworden. Damit zählt die Berufsgruppe der Altenpfleger zu derjenigen, die am frühesten aus ihrem Beruf ausscheidet.
Auch wenn sich die Situation in der Berufsgruppe der Gesundheits- und Krankenpfleger etwas besser darstellt – hier geht man von einem durchschnittlichen Berufsausstieg nach sieben Jahren aus – prägen Begriffe wie Pflegenotstand oder Fachkräftemangel die öffentliche Diskussion: Wenn man der Argumentation des Geschäftsführers Bernd Meurer vom Bundesverband privater Anbieter sozialer Dienste folgt, kommen auf drei freie Stellen ein Bewerber, was einen Fachkräftemangel in der Pflege von bis zu 120.000 Personen in der Bundesrepublik Deutschland bedeuten würde. Bei diesen Berechnungen werden allerdings wichtige Daten außer Acht gelassen, beispielsweise, dass viele Pflegebedürftige zu Hause von Familienangehörigen gepflegt würden oder aus persönlichen Gründen Pflegedienste nicht in Anspruch nehmen, so dass man auf einen derzeitigen Fachkräftemangel von 30.000 Pflegekräften ausgehen kann.
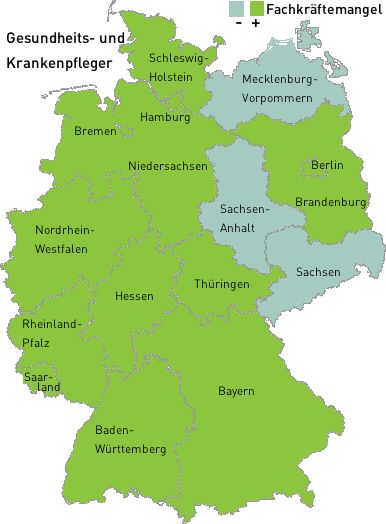
Überträgt man den Begriff des Fachkräftemangels auf andere Berufsgruppen, kommt Karl Brenke vom Deutschen Institut für Wirtschaftsforschung DIW zu folgender Schlussfolgerung:
Bedarf an Gesundheits- und Krankenpfleger/innen
„Für einen aktuell erheblichen Fachkräftemangel sind in Deutschland kaum Anzeichen zu erkennen. Dies ergibt sich sowohl aus der aktuellen Entwicklung auf dem Arbeitsmarkt als auch aus der Situation bei der akademischen und betrieblichen beruflichen Ausbildung. Zudem sind die Löhne – ein Indikator für Knappheiten auf dem Markt – bei den Fachkräften in den letzten Jahren kaum gestiegen. Auch in den nächsten fünf Jahren ist angesichts stark gestiegener Studentenzahlen noch nicht damit zu rechnen, dass in technisch-naturwissenschaftlichen Berufsfeldern ein starker Engpass beim Arbeitskräfteangebot eintritt“.
Wenn man Parallelen zu den Pflegeberufen zieht, kommt man zu der Schulssfolgerung, dass ein Fachkräftemangel schon deshalb nicht vorliegen kann, weil die Löhne – „Indikator für Knappheit auf dem Markt“ – in der Pflege zu niedrig sind, bzw. kaum steigen, denn „immer dann, wenn Knappheiten drohen oder entstehen, stellen sich automatisch Anpassungsreaktionen ein. Das zeigt sich beispielsweise in denjenigen Ländern, die seit langem ein weitaus höheres Beschäftigungsniveau als Deutschland vorweisen. Werden Fachkräfte knapp, steigen die Löhne.“
Die Möglichkeiten in einer durch Kostenbudgetierung gekennzeichneten Gesundheitswirtschaft sind jedoch geringer, die Attraktivität durch Lohnanpassung zu steigern, weil die mit den Kommunen ausgehandelten Pflegesätze eine höhere Bezahlung kaum zulassen.
Sicherlich hat der Bundesverband BPA ein nachvollziehbares Interesse, die Lohnstruktur gering zu halten, jedoch, wenn man sich die Stellenanzeigen im pflegerischen Bereich anschaut, kommt man nicht umhin, einen massiven Fachkräftemangel in der Pflege festzustellen, der, je weiter man in den Süden geht, umso massiver ausfällt:
Der Markt für Pflegepersonal ist seit Jahren so leer, dass die meisten Kliniken und Pflegeeinrichtungen keine Stellenanzeigen mehr schalten. Die Not ist so groß, dass vor allem Krankenhäuser alle Register ziehen, um neues Pflegepersonal zu gewinnen. Ruft man Personalleasingagenturen an, so stellt man fest, dass besonders im ländlichen Bereich auch die Möglichkeit der Personalüberlassung ausfällt.
Wenn die Ressource der ausgebildeten Pflegekräfte knapp wird, gibt es verschiedene Möglichkeiten der Gewinnung von Pflegepersonal. Das Bundesinstitut für Bevölkerungsforschung spricht im Jahr 2013 folgende Empfehlung aus: „Um dem demographisch bedingten Rückgang der Erwerbsbevölkerung entgegenzuwirken, sind mehrere Lösungsansätze denkbar: Der frühere Eintritt in das Erwerbsleben, der spätere Austritt aus der Erwerbsphase, eine Erhöhung der Frauenerwerbstätigkeit sowie der Zuzug von ausländischen Arbeitskräften.“
Die Vermittlung von Pflegekräften aus dem Ausland ist mittlerweile ein wichtiger Baustein bei der Personalgewinnung. Es gibt und es gab immer wieder Initiativen, Pflegepersonal aus anderen Ländern zu gewinnen: In den 60er Jahren kamen die Pflegekräfte aus Korea, in den 90er Jahren aus Polen. Nun kommen die Gesundheits- und Krankenpfleger aus dem südeuropäischen Raum: Die Wirtschaftskrise sorgt für ein starkes Motiv, nach Deutschland auszuwandern.



